Nhận định, soi kèo Holstein Kiel vs Monchengladbach, 20h30 ngày 26/4: Nhe nhóm lại hy vọng trụ hạng
- Kèo Nhà Cái
-
- Nhận định, soi kèo Al Jabalain vs Abha, 23h25 ngày 29/4: Chia điểm?
- Thêm một bệnh nhân ở Bình Dương mắc bệnh đậu mùa khỉ
- Nhiều Bộ 'kích hoạt' các cuộc họp trực tuyến để phòng, chống dịch Covid
- Dù tâm huyết, bác sĩ Bệnh viện Chợ Rẫy cũng rời công sang tư
- Nhận định, soi kèo Iwaki vs Omiya Ardija, 12h00 ngày 29/4: Đứt mạch thắng?
- Giá nhà ở Trung Quốc giảm trên diện rộng
- Nhận định, soi kèo Sparta Prague vs Karvina, 1h00 ngày 4/12: Nhà vua sa sút
- Mổ cận nhẹ nhàng, hồi phục nhanh với phẫu thuật ReLEx SMILE
- Nhận định, soi kèo U21 Peterborough vs U21 Charlton, 19h30 ngày 29/4: Chủ nhà tự tin
- Bất ngờ miếng đất vàng ngập rác được rao bán hơn 8 tỷ đồng
- Hình Ảnh
-
 Nhận định, soi kèo Dalian Yingbo vs Yunnan Yukun, 14h30 ngày 1/5: 3 điểm xa nhà
Nhận định, soi kèo Dalian Yingbo vs Yunnan Yukun, 14h30 ngày 1/5: 3 điểm xa nhàẤn tượng biệt thự ven biển với trần gương, cửa kính trong suốt

TS Kidong Park phát biểu tại lễ mít tinh hướng ứng ngày Thế giới không thuốc lá sáng nay
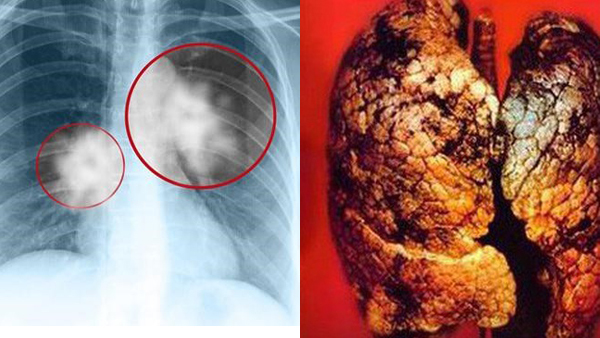
Khói thuốc lá chứa tới 7.000 chất độc hóa học, trong đó hàng trăm chất cực độc như axeton (chất tẩy có trong sơn móng tay), amoniac... giết chết 8 triệu người trên thế giới mỗi năm, trong đó có 1 triệu nạn nhân vô tội do hút thuốc lá thụ động.Hít phải khói thuốc thụ động độc hại không kém người hút thuốc. Theo nghiên cứu của WHO, khói tỏa ra từ đầu điếu thuốc đang cháy chứa chất độc nhiều gấp 21 lần so với khói thuốc thở ra. Lượng khói thuốc người hút thuốc thải ra không khí xung quanh cao gấp 5 lần lượng khói hít vào.
Do đó người không hút thuốc nhưng làm việc thường xuyên trong môi trường có khói thuốc có thể hít vào lượng khói thuốc tương đương với hút 5 điều thuốc một ngày và tăng hơn 30% nguy cơ mắc ung thư phổi.
Đáng lưu ý, những người hút thuốc có nguy cơ mắc ung thư phổi cao gấp 22 lần trong đời so với những người không hút thuốc.
Ngoài ra, hút thuốc lá còn gây bệnh phổi tắc nghẽn mãn tính (COPD). Cứ 5 người hút thuốc thì một người sẽ mắc COPD trong đời. Hút thuốc lá làm tăng hơn gấp đôi nguy cơ chuyển từ bệnh lao tiềm ẩn sang bệnh lao hoạt động.
Nếu cha, mẹ hút thuốc cũng ảnh hưởng rất lớn đến sức khoẻ trẻ em. Bị hít khói thuốc thụ động là nguyên nhân gây các bệnh về phổi đối với trẻ em, khi trưởng thành tăng nguy cơ mắc bệnh phổi tắc nghẽn mạn tính do nhiễm trùng đường hô hấp dưới thường xuyên khi còn nhỏ.
Theo WHO, trên toàn cầu, ước tính mỗi năm có tới 165.000 trẻ em chết trước 5 tuổi do nhiễm trùng đường hô hấp dưới vì hút thuốc thụ động gây ra.
Tại Việt Nam, Thứ trưởng Y tế Nguyễn Viết Tiến cho biết, gần 97% bệnh nhân ung thư phổi có hút thuốc lá.

Hút thuốc lá làm tăng 22 lần nguy cơ mắc ung thư phổi. Tại Việt Nam, tỉ lệ tỉ vong do mắc ung thư phổi lên đến gần 90% Trong suốt nhiều năm, ung thư phổi luôn là ung thư có số ca mắc và tử vong lớn nhất tại nước ta. Đến năm 2018, theo số liệu của WHO, số ca mắc mới ung thư phổi ở Việt Nam xếp thứ 2, sau ung thư gan với gần 24.000 ca mắc mới, tuy nhiên có tới hơn 21.000 tử vong (tỉ lệ tử vong gần 88%).
“Bộ Y tế muốn gửi đến những người hút thuốc thông điệp: Hãy bỏ thuốc lá ngay hôm nay, ngừng hút thuốc sớm là phương pháp hiệu quả nhất giúp ngăn ngừa và làm chậm sự phát triển của bệnh tật do việc hút thuốc. Chúng ta hãy cùng chung tay cùng xây dựng cuộc sống không khói thuốc để bảo vệ sức khoẻ cho chính bản thân mình, cho gia đình và cho cộng đồng”, Thứ trưởng Nguyễn Viết Tiến kêu gọi.
Hiện 63 tỉnh, thành phố đã thành lập Ban chỉ đạo phòng chống tác hại của thuốc lá, nhiều cơ quan, đơn vị đã đưa nội dung của phòng chống tác hại của thuốc lá vào kế hoạch hoạt động hàng năm, đưa quy định cấm hút thuốc tại nơi làm việc vào quy chế nội bộ của cơ quan, đơn vị; đưa tiêu chí không hút thuốc tại nơi làm việc vào tiêu chuẩn thi đua khen thưởng của công chức, viên chức, tổ chức lễ ký cam kết thực hiện xây dựng môi trường làm việc không khói thuốc lá...
Ngày Thế giới Không Thuốc lá năm nay, Tổ chức Y tế Thế giới lựa chọn chủ đề “Thuốc lá và các bệnh về phổi”.

3 cầu thủ của ĐTQG là đại sứ truyền thông cho chương trình phòng chống tác hại thuốc lá Thông qua chủ đề này, Tổ chức Y tế thế giới muốn thông tin tới cộng đồng hậu quả của việc sử dụng thuốc lá với sức khỏe con người, đặc biệt là các bệnh về phổi, đồng thời kêu gọi các quốc gia có những hành động kịp thời nhằm giảm nguy cơ tử vong do các bệnh về phổi liên quan đến sử dụng thuốc lá.
Cầu thủ Quang Hải, thủ môn Bùi Tiến Dũng, hậu vệ Đoàn Văn Hậu được chọn là 3 đại sứ truyền thông cho chương trình phòng chống tác hại thuốc lá năm 2019.
Thúy Hạnh

Trẻ nhất Việt Nam, nam sinh 17 tuổi chết vì ung thư phổi
Mắc ung thư phổi từ khi mới 15 tuổi, dù được điều trị nhiều biện pháp tích cực nhưng bệnh nhân đã tử vong 2 năm sau đó.
" alt=""/>Khói thuốc lá 95 triệu người Việt tiếp xúc hàng ngày làm tăng 22 lần mắc ung thư phổi
Nhiễm khuẩn huyết là tình trạng nhiễm khuẩn toàn thân, rất nguy hiểm
Nguyên nhân có thể do vi khuẩn hoặc nấm từ các ổ nhiễm khuẩn xâm nhập vào máu từ da, mô mềm, cơ xương khớp, qua đường tiêu hoá như viêm ruột, nhiễm khuẩn đường mật, áp xe gan; qua đường hô hấp như viêm phổi, áp xe phổi, viêm phế quản, viêm mủ màng phổi; qua hệ tiết niệu như viêm mủ bể thận, ứ mử bể thận; qua hệ thần kinh như viêm màng não mủ, áp xe não...Theo BS Cấp, một nhiễm khuẩn tại chỗ (ví dụ viêm phổi, nhiễm trùng da mô mềm, nhiễm trùng tiết niệu...), nếu cơ thể không khu trú được, thì vi khuẩn lan tràn ra toàn thân gây nhiễm khuẩn huyết.
Hay có những trường hợp vi khuẩn có độc lực cao (ví dụ liên cầu lợn, não mô cầu) ngay khi mới xâm nhập cũng có thể lan tràn toàn thân gây nhiễm khuẩn huyết.
Hoặc có những mầm bệnh đặc tính của nó là không gây nhiễm trùng tại chỗ mà gây nhiễm trùng toàn thân luôn như ricketsia, leptospira...
Những ai dễ bị nhiễm trùng huyết?
Nhiễm khuẩn huyết có thể gặp ở bất kỳ ai, nhưng hay gặp và dễ diễn biến nặng hơn ở những nhóm người có sức đề kháng yếu: Người cao tuổi, phụ nữ mang thai, trẻ em dưới 1 tuổi.
Hoặc những người mắc bệnh mãn tính như: Tiểu đường, bệnh thận hoặc phổi, ung thư; những người bị suy yếu hệ thống miễn dịch.
Ngoài ra những người bị viêm phổi, nhiễm trùng ổ bụng, nhiễm trùng đường tiểu trên, viêm mô tế bào, u nhọt, người có vết thương hở hoặc các bệnh nhân phải bơm truyền tĩnh mạch, ống thở... cũng có nguy cơ nhiễm trùng huyết cao hơn những người khác.
Có thể phát hiện sớm không?
Bệnh cảnh lâm sàng của nhiễm trùng huyết rất đa dạng vì quá trình phát triển bệnh không những phụ thuộc vào mầm bệnh mà còn phụ thuộc vào đáp ứng của từng cơ thể người bệnh.
Tuy nhiên đây là bệnh không có chiều hướng tự khỏi, nếu không được điều trị, diễn tiến sẽ ngày càng nặng.
Căn cứ theo thể lâm sàng, nhiễm khuẩn huyết có thể chia thành 4 thể: Thể kịch phát (tiến triển trong 1 tuần); thể cấp tính (1-4 tuần); thể bán cấp (3-6 tháng); thể mãn tính (1 hay vài năm). Trong đó thể kịch phát tiến triển dữ dội, triệu chứng nhiễm độc rất nặng kèm theo truỵ mạch.
Ở thể cấp tính, biểu hiện lâm sàng rất đa dạng với triệu chứng nhiễm trùng, nhiễm độc toàn thân với các ổ di căn.
Ở giai đoạn này, nếu nhiễm khuẩn toàn thân nặng, bệnh nhân hay có triệu chứng sốt cao 39-41 độ, có khi liên tục nên dễ bị nhầm sốt virus; có gai rét và nhiều cơn rét run trong ngày (tương ứng lúc vi khuẩn tràn vào máu)
Ngoài ra có thể có tình trạng da xanh tái, phớt vàng, mặt hốc hác, vẻ mặt nhiễm trùng rõ. ở da thường thấy có ban: Ban dát sẩn, mụn mủ hoặc ban xuất huyết, hoại tử...
Khi nhiễm khuẩn thứ phát, sẽ xuất hiện nhiễm khuẩn tại các cơ quan đó như viêm phổi, áp xe phổi, viêm màng tim, viêm cơ tim, áp xe gan, viêm đài bể thận, viêm màng não, áp xe não...
Ở thể bán cấp và thể mãn tính: Bệnh kéo dài từng đợt do vi khuẩn không bị diệt hết từ các ổ nhiễm khuẩn từng đợt tung vào máu. Bệnh nhân suy kiệt dần và tử vong cao.
Một số thông tin cho rằng, khi bị nhiễm khuẩn huyết có tình trạng nước tiểu giảm mạnh, tuy nhiên BS Cấp cho biết, nhiễm khuẩn huyết là tình trạng nhiễm trùng toàn thân, dẫn đến tổn hại ở nhiều cơ quan, tình trạng giảm nước tiểu nếu có chỉ là một biểu hiện phản ánh thận bị tổn thương.
Do dấu hiệu không đặc hiệu, rất khó phát hiện sớm, BS Cấp khuyến cáo, khi người dân có triệu chứng sốt hay nhiều biểu hiện khác mà tự chữa, điều trị tại nhà không thấy đỡ hoặc diễn tiến nặng hơn thì phải đến cơ sở y tế khám để xác định căn nguyên và mức độ diễn biến bệnh.
Về tỉ lệ tử vong, BS Cấp cho biết, tùy độc lực của vi khuẩn gây nhiễm khuẩn huyết và sức đề kháng của bệnh nhân cũng như việc bệnh nhân được chẩn đoán, xử trí sớm và phù hợp, trình độ và khả năng cung cấp thuốc, trang thiết bị và các can thiệp hồi sức của cơ sở y tế, tỉ lệ này dao động từ 20-50%. Nếu sốc nhiễm khuẩn, tỉ lệ tử vong có thể lên tới 40-60%.
Biến chứng nguy hiểm nhất là sốc nhiễm khuẩn
Biến chứng nguy hiểm nhất của nhiễm khuẩn huyết là sốc nhiễm trùng. Khi bị sốc nhiễm khuẩn, người bệnh sẽ sốt cao trên 38 độ hoặc hạ thân nhiệt dưới 36 độ, nhịp nhanh, thở thanh, ngoài ra sẽ có số lượng bạch cầu tăng trên 10.000/ml máu, suy thận, suy hô hấp, suy gan, giảm số lượng tiểu cầu, rối loạn đông máu, nhiễm toan chuyển hoá, tăng đường máu...
Trường hợp có tiến triển suy đa tạng là yếu tố tiên lượng nặng. Nếu lactat máu tăng dần và tụt huyết áp không đáp ứng với thuốc vận mạch là biểu hiện nặng của sốc.
Nếu ở giai đoạn nhiễm trùng huyết sớm, bệnh nhân có thể dùng thuốc kháng sinh khỏi hoàn toàn, thì ở giai đoạn sốc nhiễm khuẩn, điều trị khó khăn hơn nhiều.
Để điều trị sốc nhiễm khuẩn, theo phác đồ của Bộ Y tế yêu cầu truyền dịch sớm và nhanh ngay khi có tụt huyết áp. Sau khi bù dịch đủ, dùng thuốc vận mạnh để tăng huyết áp,
Tại BV, bác sĩ sẽ chẩn đoán căn nguyên nhiễm khuẩn và dùng kháng sinh hoặc corticoide để giảm viêm kết hợp kiểm soát đường máu, điều trị dự phòng các biến chứng, đồng thời cho bệnh nhân thở máy, lọc máu liên tục hoặc phẫu thuật loại bỏ ổ nhiễm trùng...
Phòng bệnh
Khi có các ổ mủ, áp xe, cần điều trị triệt để, người bệnh không tự nặn, trích sớm mụn nhọn, nhất là các nốt đinh râu.
Dùng kháng sinh sớm, đủ liều, có hiệu quả trong những bệnh có thể chuyển sang nhiễm khuẩn huyết (bệnh do tụ cầu, liên cầu, phế cầu, vi khuẩn đường ruột...)
Khi điều trị trong bệnh viện, cần đảm bảo vô trùng khi làm các phẫu thuật, thủ thuật để tránh nhiễm khuẩn bệnh viện.
Thúy Hạnh

Căn bệnh khiến trạm trưởng và 2 người ở Hà Tĩnh tử vong, nhầm tưởng là sốt virus
- Chỉ trong một thời gian ngắn, có khoảng 3 bệnh nhân (trong đó có 1 người là trạm trưởng trạm y tế xã) ở Hà Tĩnh tử vong bởi bệnh nhiễm trùng huyết. Tuy nhiên, nạn nhân và người nhà chủ quan, nhầm tưởng đó là sốt virus.
" alt=""/>Căn bệnh nhầm tưởng sốt virus giết chết 3 người ở Hà Tĩnh thực chất là bệnh gì?
- Tin HOT Nhà Cái
-